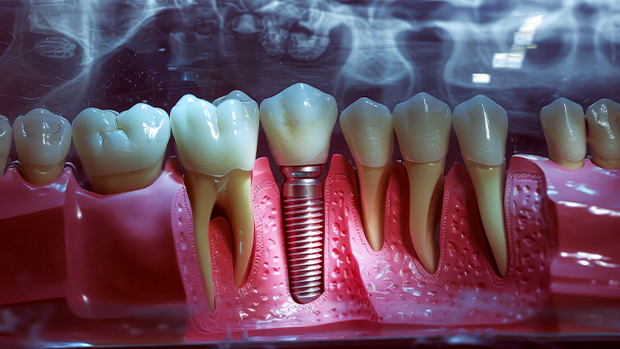
Bevor ein Implantat prothetisch genutzt werden kann, muss nach erfolgter Insertion zunächst bis zur vollständigen Osseointegration abgewartet werden. Diese Zeit unterscheidet sich zwischen circa sechs Monaten im Ober- und circa drei Monaten im Unterkiefer. Wenn das Implantat gut osseointegriert ist, kann die Fertigung und Eingliederung der Suprakonstruktion erfolgen. Spätestens jetzt beginnt er, der Kampf gegen die Periimplantitis. Die Erhaltungsphase ist Teamarbeit – Teamarbeit zwischen Patient und Praxis und in der Praxis zwischen Behandler und Prophylaxefachkraft. Nur so kann das Implantat vor seinem größten Feind, der Peri-Implantitis geschützt werden.
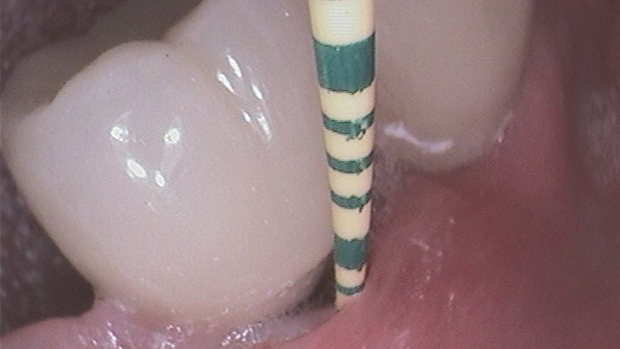
Um zu verstehen, warum dieser Kampf so schwierig ist, schauen wir uns die anatomischen Besonderheiten eines Implantates an. Implantate haben eine biokompatible (Titan oder Keramik), aber keine biologische Oberfläche, die am lmplantathals von einer Weichgewebsmanschette umgeben wird. Es gibt kein Parodont, also keine Sharpeyschen Fasern. Die lmplantatoberfläche hat stattdessen direkten Knochenkontakt. Die Gesunderhaltung des periimplantären Hart- und Weichgewebes ist Bestandteil der Periointegration. Um Veränderungen an der periimplantären Mukosa festzustellen, ist es empfehlenswert, vor der Eingliederung eines Abutments die Basis-Sondierungstiefe festzuhalten. Diese variiert von Implantat zu Implantat. Wichtig ist, dass man hierbei und bei allen folgenden Taschentiefenmessungen eine geeignete PA-Sonde verwendet. Wir nutzen die flexible EASY VIEW Kunststoffsonde von Zantomed. Sie ermöglicht es, substanzschonend eine verlässliche Auskunft über die Taschentiefe zu erheben, ohne die Gefahr, das empfindliche Material der Implantate zu beschädigen. Sind bei einem Patienten mehrere Implantate vorhanden, so empfiehlt es sich, für jedes eine eigene Sonde zu verwenden, damit Keime nicht verschleppt werden.
Biofilm bekämpfen
Keime sind die Hauptursache von Entzündungen am periimplantären Gewebe. Der orale Biofilm hat normalerweise ein natürliches Gleichgewicht zwischen aeroben und anaeroben (pathogenen) Keimen. Wenn sich diese Balance zu Gunsten der pathogenen Keime verschiebt, muss eingegriffen werden. Dabei ist es zwingend erforderlich, mit der Therapie den gesamten oropharyngealen Bereich, also den kompletten Mundraum inklusive Zunge und Rachen zu erreichen. Es genügt nicht, wenn nur die direkte Entzündung um das Implantat behandelt wird. Um die Keimlast zu reduzieren, helfen bakteriostatische beziehungsweise bakterizide Wirkstoffe wie Chlorhexidin. Eine Konzentration von 0,2 Prozent als Spüllösung und 1 Prozent als Gel erweisen sich als sinnvoll. Zusätzlich kann man auch eine Modifikation der Bakterienzusammensetzung vornehmen. Probiotika ermöglichen außerdem, dass der begrenzte Platz in der Mundhöhle von gutartigen Bakterien besiedelt und es den pathogenen Bakterien erschwert wird, sich anzusiedeln. Hier verwende ich gerne die GUM PerioBalance Lutschtabletten von Sunstar. Die beste Methode zum Erhalt des Implantates ist natürlich, oralen Biofilm erst gar nicht entstehen zu lassen. Das gelingt durch eine effektive Mundhygiene und gute Compliance des Patienten.
Mukositis und Periimplantitis
Vergleichbar mit parodontalen Erkrankungen unterscheidet man die periimplantäre Muko sitis von der Periimplantitis. Die periimplantäre Mukositis ist ähnlich wie bei einer Gingivitis reversibel, sollte aber deutlich ernster genommen werden. Sie kann sich schnell zu einer Periimplantitis entwickeln, da die Keime rasch in die Tiefe vordringen können und es schneller zu Knochenverlust kommt als bei einer Parodontitis. Etabliert sich der Entzündungsprozess um ein Implantat, so kommt zu den Weichgewebssymptomen wie Rötung, Schwellung und Blutung der Verlust von periimplantärer Knochensubstanz hinzu. Dieser Knochenabbau betrifft meist nur ein Implantat und breitet sich kreis- oder schalenförmig aus.
Was können wir tun? Non-Compliance ist der häufigste Grund für ein Entzündungsgeschehen am Implantat. Um eine Periimplantitis zu verhindern, ist eine konsequente Plaquebeseitigung notwendig. Dazu müssen wir dem Patienten zeigen, wie er zuhause die nötigen Pflegemaßnahmen durchführen kann. Er muss verstehen, wie wichtig eine gute Mundhygiene für eine lange Lebensdauer des Implantats ist.
Außerdem ist ein engmaschiger Recall notwendig. Bei der professionellen Zahn- und lmplantatreinigung schaue ich zunächst, ob ich visuell erkennbare Veränderungen wie Rötungen oder Schwellungen der Mukosa um das Implantat feststellen kann. Außerdem achte ich auf Plaqueablagerungen am Implantat, die auf Defizite bei der häuslichen Mundhygiene hindeuten können. Weiterhin prüfe ich die Sondierungstiefe mit der speziellen Implantat-PA Sonde. Durch die anfänglich erhobene und dokumentierte Basis-Sondierungstiefe kann ich sofort erkennen, ob der Zustand stabil oder eine Verschlechterung eingetreten ist (Abb. 1). Zeitgleich sehe ich, ob sich eine Blutung einstellt. Auch die Überprüfung der Suprakonstruktion kann hilfreich sein, wie der folgende Fall aus unserer Praxis verdeutlicht:
Patinentenfall
Neulich stellte sich eine Patientin vor, die seit der Implantation und Versorgung mit Zahnersatz vor vier Jahren nicht mehr zur Kontrolle und Erhaltungstherapie gekommen ist. Am Implantat regio 47 waren klassische Entzündungszeichen sichtbar. Das durch den Behandler angeordnete Röntgenbild zeigte einen deutlichen schalenförmigen Knochenabbau mesial (Abb. 2). Da die Patientin auch Raucherin und die Mundhygiene verbesserungsbedürftig ist, lag schnell der Schluss nahe, die Periimplantitis sei auf einen Pflegefehler zurück zuführen. Bei der Aktualisierung der Anamnese und Befragung nach besonderen Vorkommnissen im Mund bereich gab die Patientin jedoch an, dass es bei einem unglücklichen Aufbiss auf eine Mandel zu einer Keramikabsprengung okklusal-distal an der Krone 27 gekommen sei. Dadurch kam es zu einer Veränderung der Bisslage. Durch den Höhenverlust links entstand rechtsseitig ein verstärkter Aufbiss. Durch diese Veränderung wurde das Implantat punktuell überbelastet, was den Knochenabbau zusätzlich begünstigte.
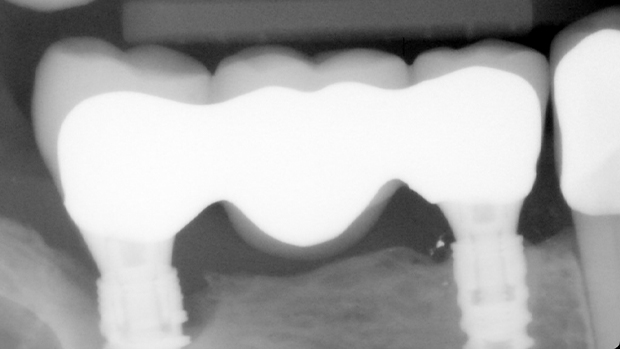
Der Patientenfall zeigt, es ist durchaus empfehlenswert, auch die Suprakonstruktion zu überprüfen, da Lockerungen, Frakturen oder wie hier Veränderungen in der Okklusion auftreten können. Ein Knochenabbau ist also nicht immer nur ein Problem mangelnder Pflege. Es sollten alle Faktoren berücksichtigt werden.
Die Pflege des Implantats
Die lmplantatreinigung unterscheidet sich von der PZR vor allem in der Durchführung. Um am empfindlichen Material des Implantats keine Furchen und somit Prädilektionsstellen für Bakterien zu schaffen, verwende ich nur Instrumente, die weicher als das lmplantatmaterial sind. Das sind Ansätze aus Kunststoff, Karbon oder Titan. Aber auch gewöhnliche Mundpflegeartikel sind bei der Reinigung von Implantaten geeignet. Besonders der Übergang zwischen lmplantataufbau in der Mundhöhle und dem lmplantathals beziehungsweise Gewinde im Knochen muss gut gereinigt werden. Hierzu verwende ich dickes Floss von Oral-B (Super Floss) oder von Meridol (Spezial Floss) – je nach individuellem Patientenfall. Mit dem flauschigen Anteil forme ich eine Schlinge um den lmplantathals und entferne mit vorsichtigen Bewegungen die Plaque in diesem Bereich. Diese Krawattenreinigung empfehle ich den Patienten auch für zu Hause. Zusätzlich können lnterdentalraumbürsten verwendet werden. Wichtig ist nur, dass für Zähne und Implantate verschiedene Hilfsmittel verwendet werden.
Liegt eine Entzündung um das Implantat vor, spüle ich die betroffene Stelle gerne mit H2O2, da Wasserstoffperoxid in Wasser und Sauerstoff zerfällt. Sauerstoff ist für die Anaerobier in der Tiefe tödlich. Eine Politur erfolgt mit einer niedrigabrasiven Polierpaste, um die Oberflächen zu glätten. Zum Abschluss bürste ich die Zunge mit CHX-Gel in 1-prozentiger Konzentration ab und trage mit einem Applikationstip etwas von dem Gel direkt am Implantat auf, um eine deutliche Keimreduktion zu erreichen.
Unter Berücksichtigung der Compliance, Mundhygiene und gesamt gesundheitlichen Einflüssen bewerte ich anschließend das Periimplantitis-Risiko und lege den zukünftigen Recall fest.
